Een groep vorsers van de ULB heeft een essentiële ontdekking gedaan bij het ontrafelen van het mechanisme dat leidt tot de vorming van slokdarmmetaplasie en -kanker.
...
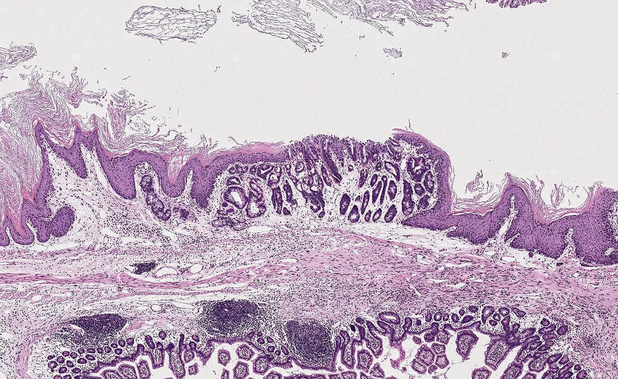
Slokdarmkanker is niet heel frequent, maar wereldwijd bedraagt de incidentie toch circa 570.000 gevallen per jaar (een duizendtal in België). De wereldwijde distributie van slokdarmkanker is heterogeen. We onderscheiden twee grote pathologisch-anatomische types, die ongelijkmatig verspreid zijn over de verschillende continenten: spinocellulair carcinoom (ongeveer 80% van de gevallen van slokdarmkanker) en adenocarcinoom van de slokdarm. Het spinocellulair carcinoom komt vooral voor in de westerse landen en meer nog in Azië. Een spinocellulair carcinoom in het westen wordt veroorzaakt door alcohol en roken en in Azië door warme, om niet te zeggen zeer hete dranken. De incidentie van spinocellulair carcinoom in Europa, de Verenigde Staten, Canada en Australië blijkt geleidelijk te dalen doordat de mensen minder roken. Een spinocellulair carcinoom van de slokdarm ontwikkelt zich veeleer in het bovenste gedeelte van de slokdarm en een adenocarcinoom vooral in het onderste gedeelte. De belangrijkste risicofactoren voor adenocarcinoom zijn chronische gastro-oesofageale reflux en obesitas. Waarom is dat zo? Vooreerst zijn er mechanische redenen. Overgewicht is een belangrijke risicofactor voor reflux. Een gevuld abdomen drukt op de maag zodat het zuur kan terugstromen naar de slokdarm. "Maar er is nog een andere factor, die geldt voor alle kankers: obesitas heeft invloed op de algemene toestand van de patiënten. Wijzigingen van het vetweefsel leiden tot een chronische systemische ontsteking, die het optreden van kanker in de hand zou werken", zegt Benjamin Beck, gekwalificeerd vorser van het FNRS aan het Institut de recherche interdisciplinaire en biologie humaine et moléculaire (IRIBHM) van de ULB. De vijfjaarsoverleving is minder dan 20%, ongeacht het type slokdarmkanker, aldus Benjamin Beck, en is de laatste twintig jaar niet verbeterd. Het zou echter best kunnen dat immunotherapie een nieuwe dynamiek zal genereren. De incidentie van spinocellulair carcinoom daalt in Europa, de Verenigde Staten, Canada en Australië, maar de incidentie van adenocarcinoom stijgt gestaag sinds 40 jaar. In een land zoals het onze zou het adenocarcinoom nu al goed zijn voor meer dan de helft van de gevallen van slokdarmkanker. Wat zijn daar de oorzaken van? De toenemende prevalentie van obesitas in de algemene bevolking? Een andere oorzaak? "Geen enkele studie geeft een formeel antwoord op die vraag", zegt de vorser van het IRIBHM. En hij voegt er nog aan toe: "Een adenocarcinoom van de slokdarm komt verhoudingsgewijs vaker voor in Engeland dan in Frankrijk, België, Nederland en Duitsland. Nochtans is de prevalentie van obesitas daar niet bepaald hoger. Risicofactoren voor een adenocarcinoom van de slokdarm zijn genetische en omgevingsgebonden factoren, die we nog niet goed kennen en die we dus nog niet kunnen inzetten voor preventieve doeleinden." De vorsers van het IRIBHM onderzoeken beide types slokdarmkanker. In een artikel dat ze in 2021 hebben gepubliceerd in Cell Stem Cell (1), beschrijven ze de mechanismen die ten grondslag liggen aan de pathogenese van slokdarmmetaplasie. Het risico op adenocarcinoom van de slokdarm zou met factor 40 stijgen in geval van metaplasie. Sinds de jaren vijftig wordt aangenomen dat chronische gastro- oesofageale reflux (incidentie van 8,8% tot 25,9% in Europa) in een aantal gevallen het epitheel van de slokdarm zou beschadigen en metaplasie veroorzaakt (we spreken dan van Barett-oesofagus). Een gedeelte van de metaplastische letsels zou in een tweede fase verkankeren. Naar schatting vertoont 10% van de mensen met chronische reflux zo'n metaplasie. Het percentage progressie naar kanker wordt geraamd op 0,1% per jaar. Zoals andere vormen van metaplasie zou een Barett-oesofagus in samenhang met gastro-oesofageale reflux ontstaan door aanpassing van het weefsel aan chronische stress. Volgens dokter Norman Rupert Barrett, die de eerste beschrijving van Barett-oesofagus heeft gegeven, zou het gaan om een precancereus letsel als gevolg van buisvorming van de maag en uitbreiding van het maagslijmvlies naar het onderste gedeelte van de slokdarm. "Volgens die hypothese zou het maagslijmvlies migreren en het onderste gedeelte van de slokdarm gaan bekleden als die chronisch aan zuur wordt blootgesteld. Dat slijmvlies is bestand tegen zuuragressie en zou dan het oorspronkelijke plaveiselepitheel vervangen", preciseert Benjamin Beck. Dat scenario is echter zeer snel ter discussie gesteld. Het verklaart immers niet waarom het 'vervangingsslijmvlies' vaak van het intestinale type is. In de meeste landen wordt een pathologisch-anatomische diagnose van Barett-oesofagus overigens enkel gesteld als er intestinaal epitheel is. Het risico op evolutie naar adenocarcinoom is veel hoger in geval van intestinale metaplasie dan in geval van transitionele metaplasie (niet-gedifferentieerde cellen) of maagmetaplasie. Tot voor kort was het nog niet duidelijk hoe de plaveiselepitheelcellen van de slokdarm vervangen worden door metaplastische cellen. Benjamin Beck en zijn groep hebben recentelijk een studie gepubliceerd in Cell Stem Cell (met als eerste auteur: Alizée Vercauteren Drubbel), waarin ze erin geslaagd zijn een tipje van de sluier te tillen en de verschillende stappen van het transitieproces te beschrijven. Ze hebben dat gedaan in samenwerking met professor Sachiyo Nomura van de Tokyo Medical University, een chirurge die gespecialiseerd is in onderzoek van gastro-oesofageale reflux en metaplasie. In die studies hebben ze onderzocht hoe slokdarmcellen opnieuw kunnen worden geprogrammeerd en van identiteit kunnen veranderen. De vorsers hebben hun onderzoek uitgevoerd bij muizen met een chronische ernstige reflux. Ze hebben daarbij vastgesteld dat de Hedgehog-signalisatieweg, die sinds de embryogenese is uitgedoofd, in reactie op de reflux opnieuw wordt geactiveerd in de slokdarm. Heractivering van de Hedgehog-signalisatieweg leidt tot dedifferentiatie van de keratinocyten met vorming van epitheel dat lijkt op het embryonale slokdarmepitheel. Een minderheid van de gededifferentieerde cellen (circa 10%) differentieerde zich niet meer naar de typische plaveicelepitheelcellen van de slokdarm, maar naar cellen die markers van intestinale cellen tot expressie brachten. "De muizen vertoonden niet echt specifieke Barett-oesofagusletsels, maar een fenotypische verandering van de transcriptomics: veel RNA-markers hingen samen met de darmen", merkte Benjamin Beck op. De verandering van de identiteit van de keratinocyten begint volgens de vorser waarschijnlijk met een activering van de Hedgehog-signalisatieweg. Maar slechts een kleine fractie van die cellen (wij hebben een cijfer vermeld van ongeveer 10%) zal een metaplastisch epitheel vormen, een epitheel dat gelijkt op het darmslijmvlies. De vraag is dan: hoe kan een gededifferentieerde keratinocyt een nieuwe differentiatieweg inslaan? Benjamin Beck et coll. hebben aangetoond dat de gededifferentieerde cellen daarvoor het Sox9- eiwit moeten verwerven. "Door experimentele blokkade van de expressie van die transcriptiefactor kunnen we de vorming van metaplastische cellen volledig verhinderen", rapporteert onze gesprekspartner. De meeste gededifferentieerde cellen kunnen Sox9 niet mobiliseren. Dat zou verklaren waarom de meeste patiënten met chronische gastro-oesofageale reflux geen metaplasie of slokdarmkanker ontwikkelen. De groep van het IRIBHM heeft recent ook ontdekt hoe de expressie van Sox9 wordt beïnvloed. Het zou niet te maken hebben met een heractivering van de Hedgehog-signalisatieweg zelf. De transcriptiefactor zou tot expressie worden gebracht via stimulering van gededifferentieerde cellen door ontstekingscellen, die niet in staat zouden zijn gedifferentieerde cellen te stimuleren. Samengevat, als gevolg van chronische reflux zou de Hedgehog-signalisatieweg opnieuw worden geactiveerd, waardoor keratinocyten worden omgezet in gededifferentieerde cellen. Aanwezigheid van ontstekingscellen zou de expressie van Sox9 in de gededifferentieerde cellen stimuleren, waardoor die, althans in een muizenmodel, zouden differentiëren naar cellen die gelijken op die van het darmslijmvlies, en bij de mens waarschijnlijk tot cellen die nu eens gelijken op cellen van maagslijmvlies en dan weer op darmepitheelcellen. We weten echter nog altijd niet waarom metaplasie en met name intestinale metaplasie kan evolueren naar een adenocarcinoom van de slokdarm. Waarom zouden de keratinocyten daarvoor van toestand veranderen? Dat probeert de groep van Benjamin Beck nu uit te pluizen. De groep van Rebecca Fitzgerald heeft in augustus 2021 een in-silicostudie gepubliceerd in Science (2), die aantoont dat die kanker niet zou uitgaan van zeer gedifferentieerde metaplastische cellen, maar van gededifferentieerde cellen. "De pool van gededifferentieerde cellen, die wordt gevormd bij heractivering van de Hedgehog-signalisatieweg, zou dus een reservoir voor kanker kunnen vormen", denkt Benjamin Beck. De correlatie die sinds de jaren 1950 is aangetoond tussen intestinale metaplasie en slokdarmkanker, blijkt wel degelijk te bestaan. We mogen er echter niet uit afleiden dat er een oorzakelijk verband bestaat tussen intestinale metaplasie en slokdarmkanker, maar wel dat ze een gemeenschappelijke oorsprong hebben, meer bepaald chronische reflux, en die laatste zou zelf kankerverwekkend zijn. "Dat blijft echter hypothetisch", stelt Benjamin Beck. "metaplasie houdt een hoog risico in op slokdarmadenocarcinoom, maar het is niet onmogelijk dat een adenocarcinoom ook ontstaat zonder voorafgaande metaplasie." Hij verduidelijkt: "Een groot percentage patiënten met metaplasie ontwikkelt geen kanker. Dat treedt de hypothese bij dat differentiatie van slokdarmepitheelcellen naar darmepitheelcellen niet de oorzaak is van het ontstaan van kanker." Desondanks - en dat is een van de doelstellingen van de vorsers van het IRIBHM - is het toch erg belangrijk markers op te sporen die wijzen op een hoog risico op kankervorming bij patiënten met metaplasie. "De risicopatiënten zouden dan van dichterbij kunnen worden gevolgd en men zou bijvoorbeeld submucosale dissectie kunnen overwegen om zones van de slokdarm die dreigen te evolueren naar kanker, te verwijderen. Omgekeerd kan een minder frequente follow-up worden overwogen bij patiënten die de markers niet vertonen. Gezien de hoge frequentie van slokdarmmetaplasie en de kosten van de follow-up zouden we de kosten voor de maatschappij aanzienlijk kunnen verlagen, mochten we beschikken over dergelijke markers", concludeert Benjamin Beck.